


Vaccination dans le Pas-de-Calais : un suivi « citoyen »
Le 18 décembre 2020 fut mise en place par le préfet du Pas-de-Calais une « instance départementale de concertation citoyenne et institutionnelle de suivi du plan de vaccination ». Une anticipation du « collectif citoyen de suivi de vaccination » composé de 35 membres tirés au sort qui a peu fait parler de lui.
Quel bilan d’étape 4 mois plus tard ?
Les services de l’État, préfecture et ARS, comme maîtres d’œuvre
Cette instance, animée par le préfet et le directeur territorial de l’ARS se réunit en visioconférence à peu près chaque semaine depuis le 22 décembre.
Les objectifs définis par le préfet :
- partager les messages de santé publique dont chaque partenaire puisse se faire le relais dans les territoires et auprès du public ;
- présenter les indicateurs de suivi du déploiement de la campagne de vaccination ;
- recueillir les propositions de contributions (moyens humains, moyens matériels…) à l’organisation de la vaccination ;
- partager les retours d’expérience relatifs à la mise en œuvre de la vaccination et les suggestions des différentes parties prenantes.
Elle est composée de nombreux membres :
- représentants des principaux services de l’État – dont l’Éducation nationale – ;
- directeurs d’hôpitaux publics ;
- élus – parlementaires ;
- maires de grandes villes dont l’AMF ;
- présidents d’EPCI…
C’est à l’initiative du directeur territorial de l’ARS que l’on doit une représentation au titre de la démocratie sanitaire à partir de membres du CTS (Conseil territorial de santé). Une stratégie vaccinale, digne de ce nom, nécessite, pour le moins, la transparence des informations et le respect des droits des usagers.
Des failles opérationnelles très vite apparues
À l’insuffisante médicalisation des EHPAD, sujets à clusters, s’est rajouté le recueil de consentement à la vaccination. De plus, un grand nombre de personnes âgées précédemment contaminées par la COVID dans le département a fait mécaniquement chuter le taux de vaccinés. En cette mi-avril, on atteint péniblement les 70 % de vaccinés chez les plus de 75 ans.
Mais la plus grande partie des aînés résident à domicile ou dans des formes d‘habitats collectifs non médicalisés (résidences autonomie…).
Les grands sujets opérationnels sont apparus et perdurent pour les autres catégories populationnelles. Où vaccine-t-on ? Par qui ? Avec quelles doses de vaccins ?
Dans un premier temps – janvier, février – la solution de « vaccinodromes » fut rejetée et l’emploi même du terme interdit par le préfet. Sûrement les mauvais souvenirs de l’épidémie du H5N1 en 2009-10 !
Les difficultés à résoudre
La proximité passe par la médecine de ville et les pharmaciens voire le lieu de travail. Or, les premiers vaccins, peu commodes à stocker et en volumes faibles, n’ont guère concerné ces circuits.
Quant aux « centres de vaccination », plus ou moins importants, ils ne se constituent pas facilement. Leur ouverture dépend d’un agrément de l’ARS au titre de la sécurité sanitaire et ils ont besoin de professionnels et surtout de vaccins ! Plusieurs centres ouverts avec diligence par des maires pressés par leurs mandants se sont heurtés à des refus d’ouverture par manque de vaccins. Les nombreuses récriminations, justifiées, n’ont pas manqué.
La stratégie vaccinale fermement arrêtée par le préfet s’est même révélée piégeante. Les propos répétés et recevables étaient : « une véritable vaccination, c’est recevoir les 2 injections pour mettre à l’abri les plus fragiles ». Soit. Mais cela entraîne un gel des deuxièmes doses, et, compte tenu des faibles dotations en vaccins, cela a provoqué des fermetures ou non-ouvertures de centres et des annulations de rendez-vous pour la population pourtant éligible. D’où un mécontentement généralisé qui est allé crescendo.
Des perspectives toujours incertaines
Le rythme des vaccinations a fini par accélérer avec l’arrivée du vaccin Astra Zeneca en mars et début avril. Or, ce dernier fait maintenant l’objet de suspicion voire de rejet par une partie de la population. Quant aux adulés Pfizer et Moderna, les flux de livraison sont insuffisants et incertains, sans grande visibilité temporelle et toujours annoncés sous réserves (voir tableau) et complexes.
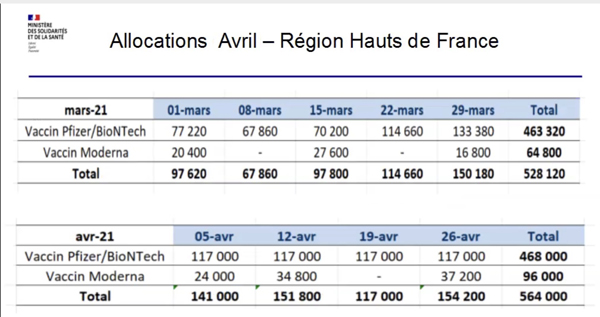
La livraison est hebdomadaire, à quelques hôpitaux répartiteurs qui allouent les doses aux centres proportionnellement aux populations éligibles. Il n’existe quasiment pas de réserves, en prévision d’accidents de livraison éventuels, et des dotations complémentaires sont parfois attribuées à des territoires où le virus est le plus actif. Actuellement le variant « anglais » prédomine dans 75 à 90 % des cas ; 3 à 5 % pour les variants brésiliens et sud-africains.
La montée en puissance attendue et espérée ne va pas se produire à brève échéance. Le fiasco Astra Zeneca et l’abandon du Johnson vont peser. De plus, la vague des deuxièmes injections va mobiliser la fin avril et une partie de mai. En cette mi-avril, le quart de la population (1,5 M) a reçu une première injection, moins de 9 % une deuxième. Or, selon l’Institut Pasteur (étude du 6 avril), un relâchement total des mesures de freinage de l’épidémie ne pourra s’effectuer que lorsque 90 % des plus de 65 ans et 78 % des 18-64 ans seront vaccinés !
Le contexte actuel est celui d’un département parmi les plus concernés par la pandémie où le taux d’incidence diminue légèrement avec des écarts peu expliqués selon les territoires. Si les plus âgés sont moins présents dans les services de réanimation toujours largement saturés, l’arrivée des 15-49 ans avec des formes souvent graves inquiète. S’ajoute depuis peu une troisième vaccination Pfizer nécessaire pour les immunodéprimés (près d’un millier dans le département). De 10 à 18 décès dus à la COVID sont à déplorer chaque jour dans le département.
En l’absence de traitement thérapeutique de la maladie, la solution pour sortir de cette pandémie est l’approvisionnement en vaccins ce qui renvoie aux négligences antérieures et présentes relatives à la recherche biologique et à la sécurité sanitaire du pays qui n’est plus assurée ni pérenne.
L’autre élément est l’insuffisance et l’inadaptation de notre système de soins hospitaliers et de ville révélée de façon criante par la pandémie. Une réorganisation, refondation urgente de la santé publique, incluant le secteur médico-social, s’impose au bénéfice de la proximité et du service dû à la population.
Georges Bouchart
La vie militante ne s’arrête pas à la retraite ! Au contraire, les retraités du SNES-FSU participent activement aux mobilisations en cours (protection sociale, dépendance etc) et apportent leurs analyses à des dossiers intergénérationnels.
Contact enretraite@snes.edu
